DEFINITION
http://emedicine.medscape.com/article/871111-overview
Il basalioma, o anche detto carcinoma basocellulare, è un tumore epiteliale maligno ad invasività dermica piuttosto diffuso e a lenta crescita che metastatizza solo raramente; infatti si può dire che abbia una malignità biologica ma non clinica dunque ha solitamente una buona prognosi. Il nome deriva dal fatto che si caratterizza per l’avere cellule molto simili a quelle dello strato basale dell’epidermide.
EPIDEMIOLOGY
La popolazione più colpita è quella di razza bianca, di sesso maschile; inoltre gli stati vicino all’Equatore presentano un’incidenza più elevata rispetto a quelli nordici .
Solitamente il basalioma compare dopo i 40 anni (specialmente tra i 55 e i 75 anni, mentre molto raramente colpisce soggetti sotto i 20 anni).
Tra i tumori cutanei è il più diffuso, 75% circa.
SYMPTOMS
Il basalioma colpisce prevalentemente le zone fotoesposte provviste di follicoli piliferi e mai le mucose. La zona più colpita risulta essere il viso, tra cui il naso rappresenta da solo circa il 70% di tutti i carcinomi basocellulari.
Clinicamente, il carcinoma basocellulare si manifesta come una papula perlacea, spesso di aspetto iperemico per la presenza di teleangectasie in zona sub epidermica, inoltre in alcuni casi può contenere pigmento melanico.
Esistono diverse manifestazioni di questo tumore:
-Nodulare(W ): caratterizzato dalla presenza di un nodulo che facilmente si ulcera, ma che assume dimensioni importanti solo dopo molti anni, data la sua lentezza di crescita.
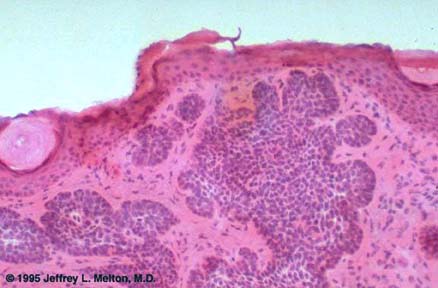
-Superficiale, detto anche pagetoide o bowenoide (W): si sviluppa molto lentamente, dunque è poco aggressivo. È caratterizzato da una lesione eritematosa leggermente esulcerata con segni di sanguinamento superficiale e bordi spessi, rilevati, desquamanti e ipercheratosici.
-Morfeiforme, detto anche sclerodermiforme: si sviluppa in forma di placca con numerose teleangectasie; colpisce specialmente viso e tronco.
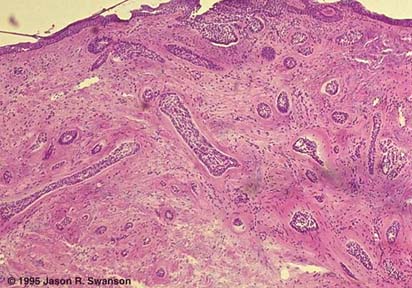
-Fibroepiteliale, detto anche fibroepitelioma di Pinkus (W): è il più aggressivo di tutti ed ha una consistenza “molle”; colpisce specialmente la zona lombosacrale.
-Pigmentato(W): poco frequente, caratterizzato da un nodulo iperpigmentato, dunque entra in diagnosi differenziale con il melanoma.
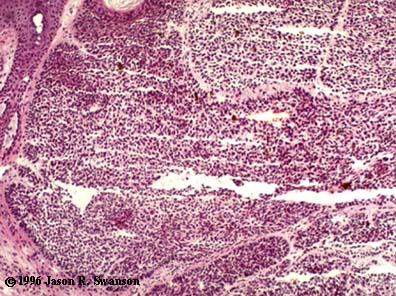
-Ulcus rodens (W): cresce in profondità erodendo il piano sottocutaneo, fino a raggiungere ed interessare anche l’osso, formando “crateri”, l’evoluzione è comunque molto lenta anche se così destruente.
-Piano-cicatriziale(W):assume l’aspetto di una lesione anulare, piana, con bordino periferico infiltrato, leggermente rilevato, con segni di desquamazione ed un centro cicatriziale.
-Cistico (W): simile a quello nodulare, ma di forma più tondeggiante e regolare, dunque simile ad una cisti.
DIAGNOSIS
Al momento dalla visita dermatologica è importante eseguire l’esame dermatoscopico per
visualizzare alcune caratteristiche microscopiche della lesione (es. teleangectasie ad albero, aree a foglie d'acero, strutture pigmentate a ruota dentata, aree ovoidali grigio blu, assenza di reticolo pigmentario, etc) e distinguerlo così da altre manifestazioni cutanee (es. nevi, angiocheratoma, angioma, melanoma, etc). La diagnosi definitiva viene però stilata solo dopo la biopsia e/o asportazione totale della lesione con conseguente esame istologico.
È necessario fare diagnosi differenziale tra melanoma, cheratosi seborroica e basalioma pigmentato, ma quest’ultimo risulta più regolare, tondeggiante e non si evidenzia mai una lesione piana pigmentata o nevica alla base o intorno ad esso. Inoltre la forma pagetoide può avere aspetto simile alla cheratosi attinica, ma con alcune differenze: la lesione ha bordi spessi e infiltrati e la desquamazione sarà più periferica. Infine per la forma nodulare è utile fare diagnosi differenziale con il nevo di Miescher.
PATHOGENESIS
Le cellule neoplastiche sono simili a quelle del normale strato basale dell’epidermide, la loro attività mitotica è piuttosto bassa, tuttavia il tumore ha una crescita locale aggressiva ed infiltrante
Si sono riscontrate due differenti modalità di crescita:
-multifocale, in cui la lesione origina dall’epidermide e si estende sul piano cutaneo anche per diversi centimetri, ma comunque sempre in superficie
-nodulare, in cui al contrario la lesione si approfonda nel derma, in forma di cordoni e nidi di cellule basalioidi, con citoplasma basofilo e nuclei ipercromici, immersi in uno stroma mixoide, circondati spesso da un collaretto di fibroblasti e linfociti. Le cellule alla periferia dei nidi neoplastici tendono ad organizzarsi radialmente, in modo che i loro assi longitudinali siano paralleli tra loro.
PATIENT RISK FACTORS
La prolungata esposizione al sole (raggi UV(a href=http://cebp.aacrjournals.org/content/17/9/2388.long ) senza protezione, le ustioni solari in età infantile, le radiazioni ionizzanti, il fototipo cutaneo chiaro, l’immunodepressione (HIV e trapianti) sono tra le cause predisponenti principali.
Troviamo poi situazioni molto più rare ma comunque non meno importanti in cui si è evidenziata una relazione tra l’esposizione ad arsenico inorganico(link) e lo sviluppo del carcinoma, inoltre nel basalioma si sono notate mutazioni del gene PTCH1 (http://www.nature.com/jid/journal/v127/n12/full/5700923a.html) localizzato sul cromosoma 9q22.3
PATCH
THERAPY
Ogni tipo di intervento va pianificato in base alla sede, le dimensioni e la variante clinica.
La terapia d’elezione rimane comunque sempre l’asportazione della lesione ed esame istologico. Per alcuni pazienti selezionati, anziani o per lesioni molto piccole, sono possibili alternative non chirurgiche quali la crioterapia con azoto liquido(http://www.cancer.gov/cancertopics/factsheet/Therapy/cryosurgery
), la terapia fotodinamica, preparazioni topiche a base di Imiquimod, radioterapia, terapia con laser (http://www.cancer.gov/cancertopics/factsheet/Therapy/lasers)
Tra le tecniche invasive troviamo invece: l’escissione dermochirurgica (rimozione con bisturi e poi sutura),diatermocoagulazione e curettage (raschiamento della lesione e coagulazione della base con elettrobisturi), chirurgia di Mohs (intervento in anestesia locale, con esame istologico durante l’intervento per verificare che tutti i margini di resezione siano sani). W
SVOLTO DA ALICE OLIVERO ED ERIDA KULOLLI